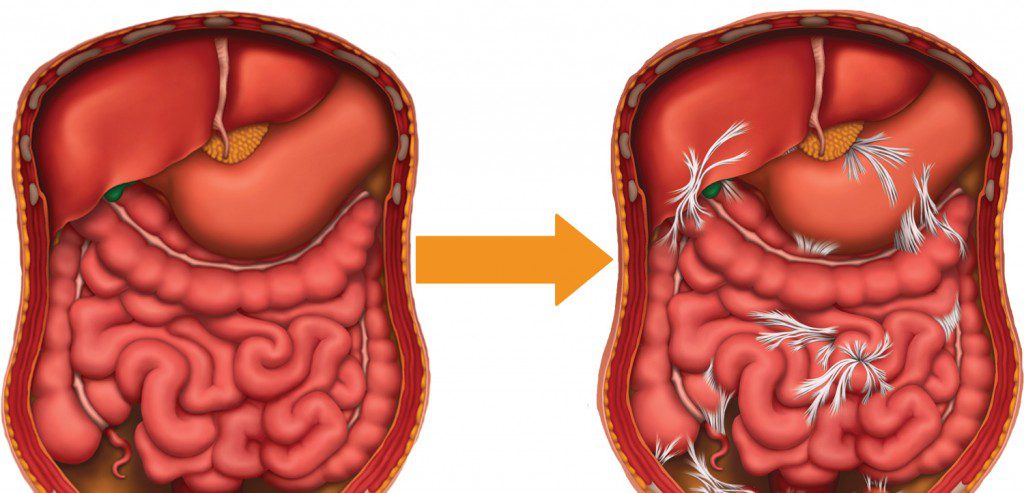
چسبندگی رحم که در علم پزشکی با نام سندرم آشرمن (Asherman’s syndrome) نیز شناخته میشود، عارضهای است که در آن بافتهای اسکار یا زخم در داخل حفره رحم و یا در ناحیه لگن ایجاد شده و باعث اتصال غیرطبیعی دیوارههای رحم به یکدیگر یا اتصال رحم به سایر ارگانهای مجاور میشود. این مشکل میتواند کیفیت زندگی شما را تحت تأثیر قرار دهد و نگرانیهای زیادی را به همراه داشته باشد. در این مقاله قصد داریم به صورت دوستانه و جامع، شما را با انواع چسبندگی رحم و علائم آن آشنا کنیم. در ادامه به بررسی دقیق علائم چسبندگی رحم بعد از سزارین، علائم چسبندگی رحم به مثانه، علائم چسبندگی رحم و تخمدان، علائم چسبندگی رحم در بارداری، علائم چسبندگی رحم به روده و علائم چسبندگی رحم بعد کورتاژ خواهیم پرداخت.
ما اینجا در کلینیک تخصصیمان آمادهایم تا با بهرهگیری از دانش بهترین متخصصان و پیشرفتهترین تجهیزات، شما را در مسیر تشخیص و درمان همراهی کنیم. برای دریافت مشاوره تخصصی و رزرو نوبت، همین امروز با ما تماس بگیرید و قدم اول را برای سلامتی خود بردارید.
علائم چسبندگی رحم بعد از سزارین
سزارین یکی از شایعترین عملهای جراحی در میان زنان است و اگرچه روشی برای زایمان ایمن محسوب میشود، اما مانند هر جراحی دیگری میتواند با عوارضی همراه باشد. یکی از این عوارض، ایجاد بافت اسکار و چسبندگی در محل برش جراحی است.
چرا بعد از سزارین چسبندگی ایجاد میشود؟
در حین عمل سزارین، برشی بر روی شکم و دیواره رحم ایجاد میشود. بدن به طور طبیعی برای ترمیم این برشها، بافت فیبروزی یا اسکار تولید میکند. گاهی اوقات، این روند ترمیم بیش از حد فعال شده و منجر به ایجاد پلهایی از بافت اسکار بین رحم و سایر اندامهای لگنی مانند مثانه، رودهها یا دیواره شکم میشود. این اتفاق میتواند به دلایل مختلفی از جمله تکنیک جراحی، واکنش بدن فرد به جراحی و یا بروز عفونت پس از عمل رخ دهد.
علائم کلیدی که باید به آنها توجه کنید:
- درد مزمن لگنی: این شایعترین علامت است. دردی که ممکن است مبهم، تیز، مداوم یا متناوب باشد و اغلب در قسمت تحتانی شکم و محل زخم سزارین احساس میشود. این درد میتواند با فعالیتهای خاصی مانند ورزش یا حتی نشستنهای طولانیمدت تشدید شود.
- اختلالات قاعدگی: چسبندگیهای داخل رحمی میتوانند باعث کاهش حجم خونریزی قاعدگی (هیپومنوره) یا حتی قطع کامل آن (آمنوره) شوند. همچنین ممکن است دردهای قاعدگی (دیسمنوره) شدیدتر از گذشته را تجربه کنید.
- درد هنگام رابطه جنسی (دیسپارونیا): کشش بافتهای اسکار در حین رابطه جنسی میتواند باعث ایجاد درد عمیق در لگن شود.
- ناباروری ثانویه: در برخی موارد، چسبندگیها میتوانند شکل طبیعی رحم را تغییر داده یا لولههای فالوپ را مسدود کنند و مانع از لقاح یا لانهگزینی جنین شوند.
- احساس کشیدگی در شکم: ممکن است هنگام صاف کردن کمر یا انجام برخی حرکات کششی، احساس کشیدگی یا سفتی در ناحیه زخم سزارین داشته باشید.
علائم چسبندگی رحم به مثانه
چسبندگی رحم به مثانه، که اغلب پس از جراحیهای لگنی مانند سزارین یا هیسترکتومی (برداشتن رحم) رخ میدهد، میتواند عملکرد سیستم ادراری شما را تحت تأثیر قرار دهد. مثانه و رحم در لگن در مجاورت نزدیکی با یکدیگر قرار دارند و ایجاد بافت اسکار میتواند این دو ارگان را به هم متصل کند.
تأثیر چسبندگی بر عملکرد مثانه:
وقتی رحم به مثانه میچسبد، حرکت طبیعی و قابلیت اتساع مثانه محدود میشود. این محدودیت میتواند منجر به بروز علائمی شود که گاهی با عفونتهای ادراری اشتباه گرفته میشوند.
نشانههایی که باید جدی بگیرید:
- تکرر ادرار: احساس نیاز فوری و مکرر به تخلیه مثانه، حتی زمانی که حجم ادرار کم است.
- احساس عدم تخلیه کامل مثانه: پس از ادرار کردن، همچنان احساس میکنید مثانهتان پر است.
- درد در ناحیه فوق عانه (بالای استخوان لگن): این درد ممکن است با پر شدن مثانه تشدید شود و با تخلیه آن کمی تسکین یابد.
- درد هنگام ادرار کردن: احساس درد یا سوزش در حین یا پس از ادرار کردن، بدون آنکه عفونتی وجود داشته باشد.
- بیاختیاری ادرار فوریتی: نیاز ناگهانی و شدید به ادرار کردن که کنترل آن دشوار است.
علائم چسبندگی رحم و تخمدان
چسبندگی بین رحم، لولههای فالوپ و تخمدانها میتواند یکی از دلایل اصلی ناباروری و دردهای لگنی باشد. این نوع چسبندگی اغلب در نتیجه بیماریهایی مانند آندومتریوز، بیماری التهابی لگن (PID) یا جراحیهای قبلی بر روی تخمدانها (مانند برداشتن کیست) ایجاد میشود.
چگونه این چسبندگی بر باروری تأثیر میگذارد؟
عملکرد طبیعی سیستم تولید مثل به حرکت آزادانه لولههای فالوپ و تخمدانها بستگی دارد. لوله فالوپ باید بتواند تخمک آزاد شده از تخمدان را بگیرد. چسبندگیها میتوانند این حرکت ظریف را مختل کرده، لولهها را بپیچانند یا مسدود کنند و یا تخمدان را در موقعیتی نامناسب قرار دهند که این امر مانع از بارداری طبیعی میشود.
علائم شایع این نوع چسبندگی:
- ناباروری: مشکل در باردار شدن علیرغم تلاش منظم، یکی از اصلیترین نشانههاست.
- درد لگنی چرخهای یا مداوم: دردی که ممکن است در تمام طول ماه وجود داشته باشد اما اغلب در حوالی زمان تخمکگذاری یا قاعدگی تشدید میشود.
- قاعدگیهای دردناک و شدید: چسبندگیها میتوانند جریان خون را مختل کرده و باعث دردهای شدید قاعدگی شوند.
- درد در حین تخمکگذاری (میتل اشمرز): احساس درد تیز و ناگهانی در یک سمت لگن در اواسط چرخه قاعدگی.
علائم چسبندگی رحم در بارداری
اگرچه بسیاری از زنانی که سابقه چسبندگی رحم دارند، میتوانند بارداری موفقی را تجربه کنند (خصوصاً پس از درمان)، اما وجود چسبندگی در دوران بارداری میتواند خطرات و عوارضی را به همراه داشته باشد. بافت اسکار انعطافپذیری دیواره رحم را کاهش میدهد و ممکن است مانع از کشش مناسب آن برای رشد جنین شود.
چالشها و خطرات احتمالی:
وجود چسبندگیهای شدید میتواند فضای داخل رحم را محدود کرده و بر روند طبیعی بارداری تأثیر بگذارد.
علائمی که در دوران بارداری باید مراقب آنها بود:
- سقط مکرر: چسبندگیهای داخل رحمی میتوانند مانع از لانهگزینی مناسب جفت و خونرسانی کافی به جنین شوند که این امر خطر سقط را در سه ماهه اول افزایش میدهد.
- دردهای غیرطبیعی شکم و لگن: در حالی که دردهای خفیف در بارداری شایع هستند، دردهای تیز، مداوم یا کرامپی شدید میتوانند ناشی از کشیده شدن بافتهای چسبندگی باشند.
- محدودیت رشد داخل رحمی (IUGR): اگر چسبندگیها مانع از رشد مناسب رحم شوند، ممکن است جنین به اندازه کافی رشد نکند.
- عوارض جفت: خطر بروز مشکلاتی مانند جفت سرراهی (قرار گرفتن جفت در قسمت تحتانی رحم) یا جفت آکرتا (چسبیدن غیرطبیعی جفت به دیواره رحم) افزایش مییابد.
- زایمان زودرس: کشش ناکافی رحم میتواند منجر به شروع انقباضات و زایمان پیش از موعد شود.
علائم چسبندگی رحم به روده
چسبندگی رحم به بخشهایی از روده کوچک یا بزرگ، یکی دیگر از عوارض جراحیهای لگنی و شکمی (مانند آپاندکتومی یا سزارین) و بیماریهایی چون آندومتریوز و بیماری کرون است. این چسبندگیها میتوانند حرکت طبیعی رودهها را مختل کرده و باعث مشکلات گوارشی شوند.
تداخل در عملکرد دستگاه گوارش:
رودهها برای هضم و حرکت دادن غذا نیاز به حرکات دودی (پریستالیس) دارند. بافت اسکار میتواند با ایجاد پیچخوردگی یا کشیدگی در روده، این حرکات را با مشکل مواجه کند.
علائم گوارشی که نباید نادیده گرفته شوند:
- درد شکمی کرامپی و متناوب: دردهایی که میآیند و میروند و اغلب با خوردن غذا تشدید میشوند.
- نفخ و ورم شدید شکم: احساس پری و سفتی در شکم که با دفع گاز یا اجابت مزاج بهبود نمییابد.
- تهوع و استفراغ: در موارد شدیدتر که چسبندگی باعث انسداد نسبی روده میشود.
- تغییر در عادات اجابت مزاج: بروز یبوست یا اسهال مزمن یا تناوبی بین این دو حالت.
- انسداد روده: در موارد نادر و شدید، چسبندگی میتواند باعث انسداد کامل روده شود که یک وضعیت اورژانسی پزشکی است و با علائمی چون درد شدید شکم، عدم توانایی در دفع گاز یا مدفوع و استفراغ همراه است.
علائم چسبندگی رحم بعد کورتاژ
کورتاژ، بهویژه کورتاژ اتساعی و تراشیدنی (D&C)، یکی از شایعترین دلایل ایجاد سندرم آشرمن یا چسبندگیهای داخل رحمی است. در این روش، لایه داخلی رحم (آندومتر) تراشیده میشود. اگر این تراشیدن بیش از حد عمیق باشد و به لایه بازال (لایهی پایهای) آندومتر آسیب برساند، دیوارههای رحم ممکن است در حین ترمیم به یکدیگر بچسبند.
چرا کورتاژ میتواند خطرناک باشد؟
خطر ایجاد چسبندگی پس از کورتاژ، بهویژه زمانی که این عمل به دلیل بقایای حاملگی پس از سقط یا زایمان انجام میشود، بیشتر است. در این دوران، رحم مستعدتر به آسیب و التهاب است.
نشانههای کلیدی پس از کورتاژ:
- کاهش شدید یا قطع خونریزی قاعدگی: این کلاسیکترین علامت سندرم آشرمن است. ممکن است در زمان پریود، دردهای کرامپی را تجربه کنید اما خونریزی بسیار کم باشد یا اصلاً وجود نداشته باشد. این اتفاق به این دلیل رخ میدهد که بافت آندومتر کافی برای ریزش وجود ندارد یا مسیر خروج خون مسدود شده است.
- دردهای لگنی دورهای: احساس درد و گرفتگی در زمان پریود بدون خونریزی.
- ناباروری: عدم توانایی برای باردار شدن پس از عمل کورتاژ.
- سقطهای مکرر: حتی اگر لقاح صورت گیرد، جای زخم در رحم میتواند مانع از لانهگزینی و رشد سالم جنین شود.
سخن نهایی: سلامتی شما اولویت ماست
همانطور که در این مقاله به تفصیل شرح دادیم، چسبندگی رحم میتواند با علائم گوناگونی خود را نشان دهد و بر جنبههای مختلفی از زندگی شما، از راحتی روزمره گرفته تا توانایی باروری، تأثیر بگذارد. تشخیص صحیح و به موقع، کلید اصلی مدیریت این عارضه و جلوگیری از عوارض جدیتر است. به یاد داشته باشید که نادیده گرفتن علائمی مانند دردهای مزمن لگنی، تغییرات ناگهانی در الگوی قاعدگی یا مشکلات باروری، میتواند مسیر درمان را دشوارتر کند.
ما در کلینیک تخصصی زنان، با تیمی از بهترین و مجربترین متخصصان و با استفاده از مدرنترین روشهای تشخیصی و درمانی، آمادهایم تا شما را در این مسیر یاری کنیم. ما معتقدیم که هر بانویی شایسته دریافت بهترین خدمات مراقبتی در یک محیط دوستانه و حمایتگر است. اگر هر یک از علائم ذکر شده را تجربه میکنید یا نگرانیهایی در این زمینه دارید، تردید نکنید. همین امروز برای دریافت مشاوره تخصصی و رزرو نوبت با ما تماس بگیرید. سلامتی و آرامش شما، بزرگترین هدف ماست.